Obecnie choroba zwyrodnieniowa stawów stała się najczęstszą spośród wszystkich patologii układu mięśniowo-szkieletowego. Ponadto na schorzenia stawów najczęściej cierpią mieszkańcy miast, osoby przyzwyczajone do siedzącego trybu życia oraz osoby, które niedawno doznały urazów o różnym nasileniu.
Prognozy lekarzy w tym zakresie są rozczarowujące. Zakłada się, że w najbliższej przyszłości liczba osób cierpiących na różne formy artrozy dużych stawów będzie się tylko zwiększać. Według najnowszych danych około 7 procent doświadczyło wszystkich objawów i konsekwencji artrozy.
Ta choroba stała się jedną z głównych przyczyn niepełnosprawności i obniżonej wydajności. Charakterystyczne jest, że szczyt zachorowań występuje w grupach wiekowych od 40 do 60 lat, a nie tylko u emerytów w podeszłym wieku, jak się błędnie uważa.
Co to jest artroza?
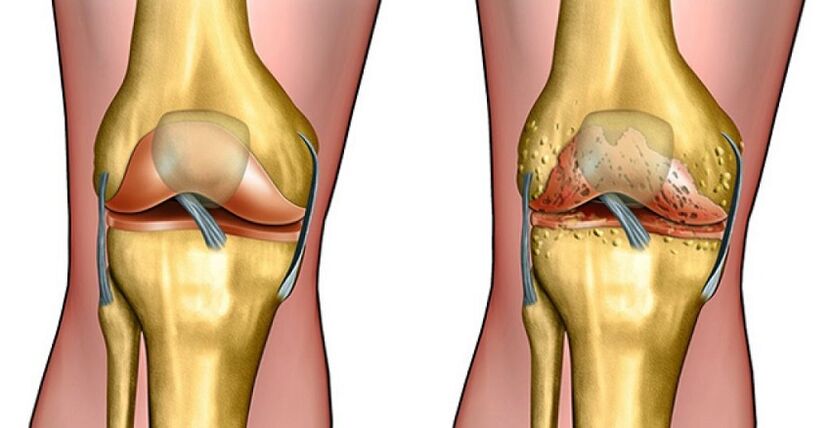
Artrozę (inna nazwa choroby zwyrodnieniowej stawów) należy rozumieć jako złożoną patologię zwyrodnieniową, w której dochodzi do zniszczenia płytki chrzęstnej kości tworzącej staw. Przyczyny tkwią nie tylko w procesach zachodzących w chrząstce szklistej.
Istnieje wiele innych przesłanek choroby.
Artroza stawów rozwija się pod warunkiem:
- nadmierna aktywność fizyczna. Zwykle w takich przypadkach ludzie z nadwagą chorują. Ludzkie stawy nie są przystosowane do ciągłego ruchu z dużym obciążeniem. Z tego powodu zwiększona kompresja odczuwana przez kolana podczas aktywności staje się warunkiem wstępnym mikrourazów tkanki chrzęstnej. Występuje naruszenie właściwości ślizgowych tkanek i zmniejszenie ruchomości stawów. Często cierpią sportowcy, którzy systematycznie uszkadzają stawy z powodu ostrych i częstych zmian naturalnego ciśnienia między powierzchniami stawu lub dużego obciążenia przy niedostatecznie rozgrzanych stawach;
- wrodzone lub nabyte deformacje, urazy układu mięśniowo-szkieletowego. W takich stanach choroba jest wywoływana przez niewystarczający kontakt powierzchni stawowych kości. Absolutnie całe obciążenie nie może zostać rozłożone na staw, a kontuzje powstają w miejscach nadmiernej kompresji. Uderzającym przykładem takiego naruszenia będą krzywica, skolioza i kifoza. Powinien również obejmować niewłaściwe zespolenie złamanych kości, różne deformacje kończyn;
- naruszenie regeneracji chrząstki. Ten mechanizm rozwoju artrozy obserwuje się w obecności procesu zapalnego w organizmie, upośledzonego krążenia krwi i zaburzeń hormonalnych. Problem polega na nieodpowiedniej odbudowie utraconej tkanki chrzęstnej, braku naturalnej przebudowy i przerzedzeniu;
- problemy tworzenia i produkcji mazi stawowej. W przypadku niedostatecznej ilości płynu stawowego ocierające się powierzchnie ulegają ciągłym kontuzjom, przyspiesza ich zużycie i stan zapalny, pogarsza się ogólny stan organizmu.
Etapy artrozy
Ponieważ choroba zwyrodnieniowa stawów powoduje zniszczenie tkanki chrzęstnej stawu, jej objawy różnią się znacznie w zależności od etapu procesu patologicznego.
W wyniku aktywnego niszczenia powierzchni stawu osoba doświadczy nowych objawów, a rokowanie dotyczące przywrócenia aktywności ruchowej nie ulegnie zmianie. Na podstawie obrazu klinicznego choroby lekarz wybierze optymalną metodę leczenia i leki.
Artroza I stopnia charakteryzuje się tym, że dyskomfort i niewielka bolesność są odczuwalne dopiero po długotrwałym intensywnym wysiłku. Po krótkim odpoczynku oznaki, które pojawiły się podczas aktywności fizycznej, zanikają.
W takim przypadku zmiany stawowe nie będą widoczne na zdjęciu RTG, ale możliwe jest niewielkie zwężenie szpary stawowej.
Etap 2 patologii charakteryzuje się nasileniem objawów. Teraz pojawiają się bóle nie tylko w wyniku długotrwałej aktywności, ale także przy niewielkich ruchach kończyn.
Odpoczynek nie przyniesie upragnionej ulgi. Występuje sztywność ruchów, ruchliwość stawu jest ograniczona. W tym czasie zaleca się zmniejszenie obciążenia dotkniętych stawów, ale nie należy tego całkowicie wykluczać, w przeciwnym razie nastąpi zanik mięśni. Zdjęcie rentgenowskie pokaże wyraźne oznaki artrozy:
- wzrost kości;
- odkształcenie;
- nowotwory (osteofity) w pobliżu przestrzeni stawowej, jej zwężenie.
Kiedy choroba osiąga ostateczne stadium, zmiany chorobowe w stawach wywołują potworny, ciągły ból. Dlatego na poziomie odruchu osoba zaczyna gwałtownie ograniczać swoje ruchy, aby chronić dotknięty staw przed stresem. Zespół bólowy występuje nawet podczas snu i odpoczynku, gdy stawy są w spoczynku.
Pacjent zmuszony jest przyjąć pozycję, w której najmniej boli. Ruch staje się możliwy tylko przy pomocy wózka inwalidzkiego lub kul.
Charakterystyczne jest, że III i IV stopień artrozy może całkowicie pozbawić człowieka zdolności chodzenia z powodu zespolenia powierzchni stawowych (zesztywnienie).
Który staw jest najczęściej dotknięty?
Według statystyk medycznych, kończyny dolne są najbardziej podatne na artrozę. Stawy cierpią na stany zapalne i zwyrodnienia: biodra, kolano.
W przypadku problemów ze stawem biodrowym ból w miednicy jest początkowo odczuwalny po długim spacerze lub biegu. Wraz z aktywnym postępem patologii ból nasila się, a mobilność jest ograniczona.
Osoba zauważy nieprzyjemną sztywność w stawie, aw niektórych pozycjach sztywność narasta kilkakrotnie. W ostatnich stadiach artrozy stawu biodrowego pacjent podświadomie zabezpiecza dotkniętą nogę i stara się w ogóle na nią nie nadepnąć. Nie porusza miednicą, co pomaga złagodzić ból.
Artroza stawu kolanowego objawia się dyskomfortem i bólem po chodzeniu. Nie ma zewnętrznych objawów problemu i stanu zapalnego. Najczęstszym warunkiem wystąpienia artrozy stawu kolanowego jest jego przebyty uraz na tle uszkodzenia struktur wewnętrznych.
Takie zmiany z reguły powodują nieprawidłowości w przyleganiu stykających się powierzchni stawowych. Odbywa się również:
- przeciążenie niektórych obszarów chrząstki;
- ich szybkie zużycie.
Zmiany, podobnie jak w poprzednim przypadku, zależą od stopnia artrozy. Należy również wziąć pod uwagę przyczyny choroby, dostępność odpowiedniej opieki medycznej, ogólny stan organizmu oraz dynamikę procesu patologicznego. Niektóre formy choroby nie dają się odczuć przez długi czas i nie postępują.
Czasami nawet przez dziesięciolecia nie ma wyraźnego pogorszenia stanu kolana. W innych przypadkach następuje szybki wzrost objawów i wysokie prawdopodobieństwo utraty mobilności.
Pozbycie się artrozy
Obecnie istnieją 2 główne kierunki leczenia artrozy dużych stawów: medyczny i chirurgiczny.
Przede wszystkim zabieg ma na celu szybką poprawę ukrwienia chorego stawu oraz przyspieszenie właściwości tkanki chrzęstnej za pomocą leków. Wymagane jest również znieczulenie i usunięcie stanu zapalnego. W tym celu lekarze ćwiczą stosowanie następujących leków.
Niesteroidowe leki przeciwzapalne (NLPZ)
Leki te zakłócają naturalny łańcuch chemiczny w chrząstce, który powoduje stan zapalny. W tkankach pojawia się obrzęk, pojawia się bolesność, a siła chrząstki zmniejsza się podczas ruchu.
Dzięki zastosowaniu leków przeciwzapalnych możliwe jest zmniejszenie lub całkowite ustąpienie zespołu bólowego. Zapobiega również inicjacji tzw. Łańcuchowego procesu zapalnego, co pomaga przyspieszyć regenerację dotkniętych obszarów.
Leki są produkowane w postaci tabletek, proszku i czopków doodbytniczych. Taktykę leczenia, wybór konkretnego leku, lekarz określa ściśle indywidualnie, na podstawie obrazu klinicznego choroby, jej dynamiki i współistniejących patologii.
Opioidy i chondroprotektory
Silne, działające ośrodkowo środki przeciwbólowe nazywane są opioidami. Zwykle takie leki działają narkotycznie na organizm, zwiększając progi wrażliwości na ból. Dzięki temu zabiegowi można zmniejszyć ból w dotkniętych stawach.
Stosowanie leków z tej grupy powinno odbywać się pod ścisłym nadzorem lekarza prowadzącego, ponieważ leki te powodują uzależnienie psychiczne i fizyczne.
Aby przyspieszyć odbudowę tkanki chrzęstnej, stosuje się specjalne środki - chondroprotektory. W zasadzie są one elementami strukturalnymi samej chrząstki, co pozwala im mieć aktywujący wpływ na ich regenerację.
Leki te obejmują:
- siarczan chondroityny;
- siarczan glukozaminy;
- Kwas hialuronowy.
Chondroityna i glukozamina to substancje organiczne występujące w dużej ilości w przestrzeni międzykomórkowej chrząstki. Mechanizm ich działania na stawy nie został jeszcze w pełni poznany, jednak wielokrotnie udowodniono, że mają pozytywny wpływ na regenerację tkanki chrzęstnej podczas leczenia.
Leki na bazie chondroityny aktywują produkcję specjalnych substancji z zewnątrzkomórkowej macierzy chrząstki (proteoglikany i kwas hialuronowy). Jednocześnie następuje znaczne zahamowanie procesu resorpcji w tkankach. W ten sam sposób hamowane są pewne procesy chemiczne, następuje zmniejszenie stanu zapalnego w chrząstce, uszkodzenie i nasilenie zespołu bólowego.
Często wymagane jest długotrwałe stosowanie leków z tej grupy. Wymagany cykl leczenia przez co najmniej 6 miesięcy. W przeciwnym razie nie należy oczekiwać korzyści z terapii. Powszechnie praktykowane jest organiczne połączenie chondroityny i glukozaminy. Jednak badania kliniczne nie potwierdziły istotnej różnicy między takim leczeniem a stosowaniem tylko jednego z chondroprotektorów.
Pomimo oczywistych korzyści i bezpieczeństwa nie każdy może leczyć artrozę stawów takimi lekami ze względu na stosunkowo wysoki koszt.
Kwas hialuronowy jest nie mniej powszechny we współczesnej medycynie. Jest to długi łańcuch węglowodanów, które zapewniają elastyczność i lepkość mazi stawowej. Wyjątkowe właściwości hialuronu w dużej mierze odpowiadają za dobre właściwości ślizgowe płynu stawowego.
Iniekcje dostawowe leku mają dobry wpływ na stan organizmu, ponieważ badania wykazały, że choroba zwyrodnieniowa stawów jest często wywoływana przez zmniejszenie stężenia hialuronu wewnątrz stawu i skrócenie łańcucha jego cząsteczek.



















